鈉代謝紊亂
鈉代謝紊亂
鈉謝紊亂
普科
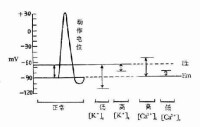
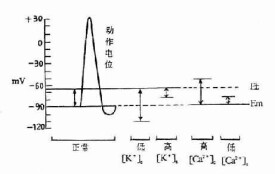
鈉代謝紊亂正弦圖
鈉代謝紊亂病因尚無定論。多數學者認為是常染色體隱性遺傳性疾病。有一家9個同胞中5個患病和一家連續2代4例患病的報告現代分子生物學技術也揭示 是由腎小管上皮細胞上的離子轉運蛋白基因突變所引起目前已發現嬰兒型Batter存在Na+-K+-2Cl-基因突變該基因位於15q12-21,有16個外顯子,編碼1099個 氨基酸為Na+-K+-2Cl-通道,已發現20多種突變經典型系由CICNKB基因突變所致,該基因位於1q38,編碼含687個氨基酸的細胞基底側的Cl-通道現已發現約20種突變類型,系由噻嗪敏感的Na+-K+通道基因(SCI12A3)突變所致該基因定位於16q913編碼1021個氨基酸,已發現多達40種突變。此外還有一些病人中發現鈉通道基因(ROWK) 突變。可以認定為由上述幾種離子通道基因突變引起的臨床。
發病機制:本症的發病機制尚未完全闡明有人就鈉代謝紊亂髮病環節提出4種假說:
1.血管壁對ATI的反應有缺陷導致腎素生成增多和繼發性醛固酮增多。
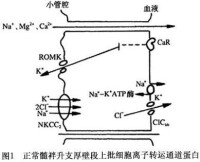
圖1
3.前列腺素生成過多使腎小管失鈉血鈉減低從而激活腎素-血管緊張素系統。
4.髓襻升支厚壁段對氯化物轉輸障礙使氯化物重吸收減少,鈉排泄增多導致低鈉血症;低鈉血症刺激前列腺素E2的生成,並使血 漿腎素活性和血管緊張素Ⅰ升高前列腺素E2升高后血管對ATI不敏感因而血壓正常。
臨床與實驗研究對發病機制的認識有了很大的進展,由於髓襻升支厚壁段穿上皮細胞Cl-、Na+的轉運障礙所致。對 髓襻升支的幾種離子通道蛋白的基因編碼已經克隆出來由於這些離子通道蛋白髮生了喪失功能的基因突變致使離子轉運功能發生障礙。
正常腎單位髓襻升支厚壁段(圖1)對Cl-、Na+再吸收是由對布美他尼敏感的鈉-鈉-2氯運載體(bumetanide-sensitivesodium- potassium-2-chloridetransporter,NKCC2)進行的。由於細胞內Na+與C1-較細胞外低NKCC2將Na+K+2Cl-運轉入細胞內仍維持電中性 上皮細胞的基側膜上有Na+-K+-ATP酶能把過多的Na+泵出細胞外,進入血液另外還有腎臟特異性基側氯通道 (kidneyspecificbaselateralchannel,CIC-kb)把Cl-泵出細胞外,經血液再吸收。髓襻升支厚壁段上的管腔膜上還有ATP調節鈉通道(ATP-regulatedpotassiumchannel,ROMK) NKCC2的轉運速率是由ROMK對鈉再循環進行調節,即ROMK為NKCC2提供有效的K+濃度,保證管腔的正電位。
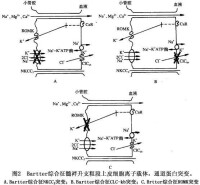
圖2
髓襻升支厚段再吸收Na+Cl-減少,細胞外液量輕度降低繼發 高腎素高醛固酮血症和腎小球旁器增生與肥大。由於氯化鈉大量流經集合管刺激泌H+泌K+加上高醛固酮血症,因而引起低鈉血症和代 謝性鹼中毒腎素-血管緊張素-醛固酮系統功能亢進,促進激肽、血管舒緩素生成前列腺素生成增多,使血管對血管緊張素反應降低血壓保持正常無水腫表現。最近研究發現,患者單核細胞NO合成酶(ecNOS)mRNA水平呈高表達尿中NO代謝產物NO2-/NO3-與cGMP平行升高,推測由於NO產生增多,減少血管張力認為也是患者血管對血管緊張素反應性降低的原因之一。有關ecNOS在發病機制中的作用,尚需深入研究。
鈉代謝紊亂臨床表現複雜多樣低鈉癥狀為本徵最重要和突出的表現患者可突然或反覆發作肌無力肌無力也可為慢性持續性,但罕有肌麻痹。其次為厭食嘔吐,腹脹便秘,多尿煩渴。成人型最常見癥狀為肌無力 (40%),其次為疲勞(21%)、抽搐(26%)較少見癥狀有輕癱感覺異常遺尿夜間多尿便秘噁心嘔吐甚至腸梗阻,有些患者還有嗜鹽、醋或 酸味腌菜直立性低血壓痛風以及高鈣尿症腎鈣化進行性腎功能衰竭,維生素D缺乏病鎂缺乏紅細胞增多症等。少數嚴重病例可出現低 鈉所致的心律失常,心電圖顯示低鈉血症表現偶爾可引起腎盂和輸尿管積水巨結腸等所謂“空腔臟器擴大症”。甚者出現急性電解質 紊亂,可表現為腸痙攣,低血鈣可出現手足搐搦。兒童型最常見癥狀為生長延緩發育障礙,身材矮小智力低下(佔51%)其次為肌乏力 (41%)、消瘦(3l%)多尿(28%)抽搐(26%)煩渴(26%)並有特殊面貌異常如大頭突耳及下翻嘴等。至青春期可有突然生長加速使身材矮小 明顯減輕,機制未明化驗有低血鈉鹼血症低血鈉、低血氯[嬰幼兒可<(62±9)mmol/L]、尿鈉高(>30mmol/L)胎兒期表 現為間歇性發作的多尿致孕22~24周出現羊水過多需反覆抽羊水以阻止早產。得注意的是有少數病人無明顯癥狀(10%小兒37%成人),常因其他原因就診時發現併發症:電解質紊 亂併發高尿酸血症、腎鈣化,痛風腎結石和腸梗阻及精神幼稚兒童型主要併發症為發育障礙、維生素D缺乏病智力低下及特殊面容,嚴重者可出現進行性腎功能衰竭等。
鈉代謝紊亂是一常染色體隱性遺傳病男性外 顯率較高1962年Bartter首次報告2例,以後陸續有類似報告鈉代謝紊亂較少見,迄今報告共200多例,國內僅報道幾十例。發病率為19/100 萬,世界各地及所有種族均有報告,但黑人發病率偏高,女性稍多於男性。明確診斷年齡最早為孕20周,最晚至50歲鈉代謝紊亂常見於兒童 5歲之前出現癥狀者佔半數以上鈉代謝紊亂髮病有明顯的家族傾向,但罕見垂直遺傳,遺傳方式符合常染色體隱性遺傳。
1.低鈉血症(1.5~2.5mmol/L)
2.高尿鈉(>20mmol/L)
3.代謝性鹼中毒(血漿HCO3->30mmol/L)。
4.高腎素血症
5.高醛固酮血症
6.對外源性加壓素不敏感
7.腎小球旁器增生
8.低氯血症(尿氯>20mmol/L)
9.血壓正常。
10.腎活檢符合鈉代謝紊亂特點結合鈉代謝紊亂臨床表現可以做出診斷
臨床上可按圖3所示診斷步驟來逐步確診該病。
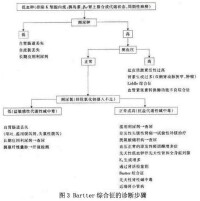
圖3
1.鈉代謝紊亂應與假性鑒別所謂假性為多種因素引起常見的原因有利尿葯的濫用、緩瀉劑的應 用反覆嘔吐長期低氯飲食、腎性失鎂家族性氯化物性腹瀉尿氯測定有助於鑒別假性者尿氯多低於10mmol/L,真性者多大於 10mmol/L
2.其他需與原發性醛固酮增多腎小管性酸中毒、LiddleFanconi伴失鹽性腎炎等鑒別因各有其臨床特點鑒別不難(圖4)。
例如:原發性醛固酮增多症有血壓增高及血管緊張素Ⅱ降低;腎小管酸中毒為高氯性酸中毒,雖有低鈉血症而非鹼中毒;原發性 醛固酮增多症與Liddle為先天性腎小管功能異常無高腎素血症亦無高醛固酮血症有低鈉血症和代謝性鹼中毒而有高血壓與鈉瀦留Fanconi伴失鹽性腎炎以 低鈉血症、高鈉尿為主,可伴低血鈉根據各種疾病特有的臨床及實驗室特點均可仔細鑒別.
面神經叩擊試驗束臂加壓試驗陽性;
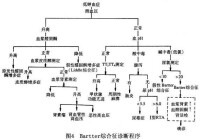
圖4
2.血液檢查
(1)低鈉血症:多數病人在1.5~2.5mmol/L
(2)低氯血症:血氯低平均值為(93±4)mmol/L在嬰幼兒可達(62±3)mmol/L。
(4)高鈣血症。
(5)高尿酸血症。
(6)代謝性鹼中毒:低氯性鹼中毒血HCO3-可達40mmol/L;血pH值升高至7.7嬰幼兒比成人更嚴重
(7)高腎素血症、高醛固酮症血漿前列腺素增高。
鈉代謝紊亂
3.胃腸X線檢查可見十二指腸擴張或其他空腔臟器擴張。
4.腎活檢
(1)光鏡下顯示腎小球旁器(緻密斑細胞)顯著增生、肥大。
(2)電鏡下腎小球旁器細胞內分泌顆粒增多。腎髓質內間質細胞增生、肥大;近端腎小管上皮細胞有空泡變性病變進展時間長除有腎小球旁細胞增生外,有腎動脈狹窄管壁增厚晚期腎小球出現玻璃樣變間質纖維化腎小管萎縮。腎上腺球狀帶增生皮質脂肪浸潤。
相關檢查:前列腺素動脈血酸鹼度尿前列腺素尿酸尿鈉比重(尿)激肽釋放酶皮質醇醛固酮雌二醇。
由於病因不明尚無特殊治療方法主要以對症治療為主:
1.飲食與活動應食用含高鈉的食物和飲料,如西紅柿香蕉、橙汁等。病人一般可正常參加基本活動,但是要避免活動過量引起脫 水以免脫水危險和低鈉失衡導致功能性心臟功能紊亂。
2.藥物治療
(1)補充鈉鹽:適當控制鈉入量並補充鈉鹽(兒童每天氯化鈉5~10mmol/kg)。10%氯化鈉溶液加入5%~10%葡萄糖溶液500ml中緩慢靜滴同時口服保鈉利尿葯[螺內酯10~15mg/(kg·d)氨苯喋啶10mg/(kg·d),與它葯合用時可適當減少劑量],用藥過程中應注意監測 血鈉變化並及時調整鈉鹽用量。
(3)應用抗血管緊張素類藥物:如β-腎上腺素能阻滯葯,普萘洛爾30~60mg/d,可降低腎素活性但不能糾正腎性失鈉。也可 試用卡托普利(巰甲丙脯酸)(100mg/d)普萘洛爾(心得安)等治療。
預后:如果鈉代謝紊亂不予處理病死率極高,常因電解質紊亂發生心率失常和猝死,由於及時治療其病死率明顯降低,然而長期預后不 容樂觀,因為慢性低鈉血症最終導致腎功能緩慢進展致腎功能衰竭。
預防:因鈉代謝紊亂系遺傳性疾病,對其發病尚無有效預防措施對已病患者應積極對症處理,預防病情發展和併發症的發生。
治療中均應補鈉,若平衡鹽液不足以糾正血清鈉過低,則給3%~5%鹽水,此時,除把握成人每日不得超過20g之外,應注意防止血清氯過高趨向。
嚴重燒傷失水較多。不僅滲液多,且創面和呼吸道的不顯性失水量相當可觀。當採用暴露療法,特別在應用熱吹風療法、紅外線燈、氣流懸浮床或除濕機時,不顯性失水量更加增多,持續發熱和氣管切開也使水分更多丟失。加上應激性假性糖尿病的高糖血症產生的溶質性利尿、高熱卡營養等,更易使體內水分不足。臨床造成因水的不足而致的濃縮性高鈉血症。補鈉過多不是主要和常見的原因。治療上應著重補給水,並相應限制給鈉。並就各種致病原因採取相應有利治療措施。
值得注意的是有時高鈉血症並非孤立,而是作為非酮性高糖性高滲昏迷的一部分存在。臨床有嚴重的高糖血症,糖尿失水,血清鈉增高,血清鉀降低。治療中應逐一給予處理。解決高糖血症,才能控制糖利尿,進而解決高鈉血症。常因胰島素耐受,胰島素用量要增大,同時必須補鉀,否則可造成致死性低鉀血症。治療中不得忽視潛在病因,如革蘭陰性桿菌敗血症。應主動尋找感染灶,送檢有關標本,並調整抗生素的使用,針對革蘭陰性細菌感染進行防治。必要時,應重視感染病灶的外科手術治療。
好發及加重於冬季的常見皮膚病。