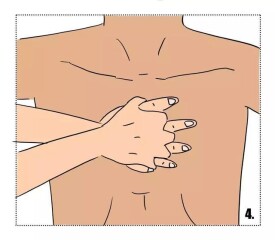
胸外按壓術
救命措施
胸外心臟按壓,依傳統的觀點是“心泵機制”,即在胸外按壓時,心臟在胸骨和脊柱之間擠壓,使左右心室受壓而泵出血液;放鬆壓迫后,心室舒張,血液回心。近年臨床觀察證明,人體循環的動力不單是心泵機制,主要還是來自胸腔內壓增減的變化,心臟驟停病人的胸廓仍具有一定的彈性,胸骨和肋骨交界處可因受壓下陷。因此,當按壓胸部時,使血液向前流動的機制是由於胸腔內壓力普遍增加,以致胸內壓力>頸動脈壓>頭動脈壓>頸靜脈壓。正是這個壓差使血液向頸動脈,流向頭部,迴流到頸靜脈。
(1)胸壁開放性損傷;
(2)肋骨骨折;
(4)凡已明確心、肺、腦等重要器官功能衰竭無法逆轉者,可不必進行復甦術。如晚期癌症等。
(1)按壓部位:胸骨中下1/3交界處的正中線上或劍突上2.5~5cm處。
(2)按壓方法:
①搶救者一手掌根部緊貼於胸部按壓部位,另一手掌放在此手背上,兩手平行重疊且手指交叉互握稍抬起,使手指脫離胸壁。
②搶救者雙臂應綳直,雙肩中點垂直於按壓部位,利用上半身體重和肩、臂部肌肉力量垂直向下按壓。
③按壓應平穩、有規律地進行,不能間斷,下壓與向上放鬆時間相等;按壓至最低點處,應有一明顯的停頓,不能衝擊式的猛壓或跳躍式按壓;放鬆時定位的手掌根部不要離開胸部按珏部位,但應盡量放鬆,使胸骨不受任何壓力。
④按壓頻率至少100次/分,小兒90~100次/分,按壓與放鬆時間比例以1:2為恰當。與呼吸的比例同上述。
⑤按壓深度成人至少為5cm,5~13歲者3cm,嬰、幼兒2cm。
(3)按壓有效的主要指標:
①按壓時能捫及大動脈搏動;收縮壓2>8.OkPa;
②患者面色、口唇、指甲及皮膚等色澤再度轉紅;
③擴大的瞳孔再度縮小;
④出現自主呼吸;
(2)準確、及時判斷心跳停止,果斷有效地進行胸外心臟按壓,是保障搶救成功的關鍵。在胸外按壓的同時建立良好的靜脈通路,以保障復甦藥物及時有效地發揮作用。
(3)操作者準確、熟練、動作要到位。應注意按壓正確部位、操作手法的準確性。按壓應平穩、均勻、有規律。
心搏驟停(CardiacArrest,CA)是指各種原因引起的、在未能預計的情況和時間內心臟突然停止搏動,從而導致有效心泵功能和有效循環突然中止,引起全身組織細胞嚴重缺血、缺氧和代謝障礙,如不及時搶救即可立刻失去生命。心搏驟停不同於任何慢性病終末期的心臟停搏,若及時採取正確有效的復甦措施,病人有可能被挽回生命並得到康復。
心搏驟停一旦發生,如得不到即刻及時地搶救復甦,4~6min後會造成患者腦和其他人體重要器官組織的不可逆的損害,因此心搏驟停后的心肺復甦(cardiopulmonaryresuscitation,CPR)必須在現場立即進行,為進一步搶救直至挽回心搏驟停傷病員的生命而贏得最寶貴的時間。
由美國心臟學會(AHA)和其它一些西方發達國家復甦學會制訂的每五年更新一次的“國際心肺復甦指南”對指導和規範在全球範圍內的心肺復甦具有重要的積極意義。2010年美國心臟學會(AHA)和國際復甦聯盟(ILCOR)發布最新心肺復甦和心血管急救指南,由2005年的四早生存鏈改為五個鏈環來表達實施緊急生命支持的重要性:
(1)立即識別心臟停搏並啟動應急反應系統;
(2)儘早實施心肺復甦CPR,強調胸外按壓;
(3)快速除顫;
(4)有效的高級生命支持;
(5)綜合的心臟驟停后治療。
發病原因
心搏驟停的原因可分為心源性心搏驟停和非心源性心搏驟停
疾病分類
1、心室顫動:心室肌發生快速而極不規則、不協調的連續顫動。心電圖表現為QRS波群消失,代之以不規則的連續的室顫波,頻率為200-500次/分,這種心搏驟停是最常見的類型,約佔80%。心室顫動如能立刻給予電除顫,則復甦成功率較高。
2、心室靜止:心室肌完全喪失了收縮活動,呈靜止狀態。心電圖表現呈一直線或僅有心房波,多在心搏驟停一段時間后(如3~5min)出現。
3、心電-機械分離:此種情況也就是緩慢而無效的心室自主節律。心室肌可斷續出現緩慢而極微弱的不完整的收縮。心電圖表現為間斷出現並逐步增寬的QRS波群,頻率多為20-30次/分以下。由於心臟無有效泵血功能,聽診無心音,周圍動脈也觸及不到搏動。此型多為嚴重心肌損傷的後果,最後以心室靜止告終,復甦較困難。
心搏驟停的以上3種心電圖類型及其心臟活動情況雖各有特點,但心臟喪失有效泵血功能導致循環驟停是共同的結果。全身組織急性缺血、缺氧時,機體交感腎上腺系統活動增強,釋放大量兒茶酚胺及相關激素,使外周血管收縮,以保證腦心等重要器官供血;缺氧又導致無氧代謝和乳酸增多,引起代謝性酸中毒。急性缺氧對器官的損害,以大腦最為嚴重,隨著腦血流量的急驟下降,腦神經元三磷酸腺苷(ATP)含量迅速降低,細胞不能保持膜內外離子梯度,加上乳酸鹽積聚,細胞水腫和酸中毒,進而細胞代謝停止,細胞變性及溶酶體酶釋放而導致腦等組織細胞的不可逆損害。缺氧對心臟的影響可由於兒茶酚胺增多和酸中毒使希氏束及浦氏系統自律性增高,室顫閾降低;嚴重缺氧導致心肌超微結構受損而發生不可逆損傷。持久缺血缺氧可引起急性腎小管壞死、肝小葉中心性壞死等臟器損傷和功能障礙或衰竭等併發症。
絕大多數病人無先兆癥狀,常突然發病。少數病人在發病前數分鐘至數十分鐘有頭暈、乏力、心悸、胸悶等非特異性癥狀。心搏驟停的主要臨床表現為意識突然喪失,心音及大動脈搏動消失。一般心臟停搏3~5秒,病人有頭暈和黑朦;停搏5~10秒由於腦部缺氧而引起暈闕,即意識喪失;停搏10~15秒可發生阿-斯綜合征,伴有全身性抽搐及大小便失禁等;停搏20~30秒呼吸斷續或停止,同時伴有面色蒼白或紫紺;停搏60秒出現瞳孔散大;如停搏超過4~5分鐘,往往因中樞神經系統缺氧過久而造成嚴重的不可逆損害。輔助檢查以心電圖最為重要,心搏驟停4分鐘內部分病人可表現為心室顫動,4分鐘后則多為心室靜止。
心搏驟停的識別一般並不困難,最可靠且出現較早的臨床徵象是意識突然喪失和大動脈搏動消失,且伴有瀕死喘息或完全呼吸停止,一般輕拍病人肩膀並大聲呼喊以判斷意識是否存在,以食指和中指觸摸頸動脈以感覺有無搏動,如果二者均不存在,且呼吸異常就可做出心搏驟停的診斷,並應該立即實施初步急救和復甦。如在心搏驟停5min或更短時間內內爭分奪秒給予有效的心肺復甦,病人有可能獲得復甦成功且不留下腦和其他重要器官組織損害的後遺症;但若延遲至5min以上,則復甦成功率極低,即使心肺復甦成功,亦難免造成病人中樞神經系統不可逆性的損害。因此在現場識別和急救時,應分秒必爭並充分認識到時間的寶貴性,注意不應要求所有臨床表現都具備齊全才肯定診斷,不要等待聽心音、測血壓和心電圖檢查而延誤識別和搶救時機。
基礎生命支持(basiclifesupport,BLS)又稱初步急救或現場急救,目的是在心臟驟停后,立即以徒手方法爭分奪秒地進行復甦搶救,以使心搏驟停病人心、腦及全身重要器官獲得最低限度的緊急供氧(通常按正規訓練的手法可提供正常血供的25%—30%)。BLS的基礎包括突發心臟驟停(suddencardiacarrest,SCA)的識別、緊急反應系統的啟動、早期心肺復甦(CPR)、迅速使用自動體外除顫儀(automaticexternaldefibrillator,AED)除顫。對於心臟病發作和中風的早期識別和反應也被列為BLS的其中部分。在2010成人BLS指南對於非專業施救者和醫務人員都提出了這一要求。BLS步驟由一系列連續評估和動作組成:
1、評估現場環境安全及患者的意識、呼吸、脈搏等:急救者在確認現場安全的情況下輕拍患者的雙側肩膀,並大聲呼喊“你還好嗎?”檢查患者是否有呼吸。如果沒有呼吸或者沒有正常呼吸(即只有喘息),立刻啟動應急反應系統。BLS程序已被簡化,已把“看、聽和感覺”從程序中刪除,實施這些步驟既不合理又很耗時間,基於這個原因,2010心肺復甦指南強調對無反應且無呼吸或無正常呼吸的成人,立即啟動急救反應系統並開始胸外心臟按壓。
2、脈搏檢查:對於非專業急救人員,不再強調訓練其檢查脈搏,只要發現無反應的患者沒有自主呼吸就應按心搏驟停處理。對於醫務人員,一般以一手食指和中指觸摸患者頸動脈以感覺有無搏動(搏動觸點在甲狀軟骨旁胸鎖乳突肌溝內)。檢查脈搏的時間一般不能超過10秒,如10秒內仍不能確定有無脈搏,應立即實施胸外按壓。
3、啟動緊急醫療服務(emergencymedicalservice,EMS)並獲取AED:
(1)如發現患者無反應無呼吸,急救者應啟動EMS體系(撥打120),取來AED(如果有條件),對患者實施CPR,如需要時立即進行除顫。
(2)如有多名急救者在現場,其中一名急救者按步驟進行CPR,另一名啟動EMS體系(撥打120),取來AED(如果有條件)。
(3)在救助淹溺或窒息性心臟驟停患者時,急救者應先進行5個周期(2min)的CPR,然後撥打120啟動EMS系統。
4、胸外按壓(compression,C):確保患者仰卧於平地上或用胸外按壓板墊於其肩背下,急救者可採用跪式或踏腳凳等不同體位,將一隻手的掌根放在患者胸骨中下1/3交界處,將另一隻手的掌根置於第一隻手上。手指不接觸胸壁。按壓時雙肘須伸直,垂直向下用力按壓,成人按壓頻率為100-120次/min,下壓深度5-6cm,每次按壓之後應讓胸廓完全回復。按壓時間與放鬆時間各佔50%左右,放鬆時掌根部不能離開胸壁,以免按壓點移位。對於兒童患者,用單手或雙手於乳頭連線水平按壓胸骨,對於嬰兒,用兩手指於緊貼乳頭連線下放水平按壓胸骨。為了盡量減少因通氣而中斷胸外按壓,對於未建立人工氣道的成人,2010年國際心肺復甦指南推薦的按壓-通氣比率為30:2。對於嬰兒和兒童,雙人CPR時可採用15:2的比率。如雙人或多人施救,應每2分鐘或5個周期CPR(每個周期包括30次按壓和2次人工呼吸)更換按壓者,並在5秒鐘內完成轉換,因為研究表明,在按壓開始1~2分鐘后,操作者按壓的質量就開始下降(表現為頻率和幅度以及胸壁複位情況均不理想)。
胸外按壓法於1960年提出后曾一直認為胸部按壓使位於胸骨和脊柱之間的心臟受到擠壓,引起心室內壓力的增加和房室瓣的關閉,從而促使血液流向肺動脈和主動脈,按壓放鬆時,心臟則“舒張”而再度充盈,此即為“心泵機制”。但這一概念在1980年以後受到“胸泵機制”的嚴重挑戰,後者認為按壓胸部時胸內壓增高並平均地傳遞至胸腔內所有腔室和大血管,由於動脈不萎陷,血液由胸腔內流向周圍,而靜脈由於萎陷及單向靜脈瓣的阻擋,壓力不能傳向胸腔外靜脈,即靜脈內並無血液返流;按壓放鬆時,胸內壓減少,當胸內壓低於靜脈壓時,靜脈血迴流至心臟,使心室充盈,如此反覆。不論“心泵機制”或“胸泵機制”,均可建立有效的人工循環。國際心肺復甦指南更強調持續有效胸外按壓,快速有力,盡量不間斷,因為過多中斷按壓,會使冠脈和腦血流中斷,復甦成功率明顯降低。
5、開放氣道(airway,A):在2010年美國心臟協會CPR及ECC指南中有一個重要改變是在通氣前就要開始胸外按壓。胸外按壓能產生血流,在整個復甦過程中,都應該盡量減少延遲和中斷胸外按壓。而調整頭部位置,實現密封以進行口對口呼吸,拿取球囊面罩進行人工呼吸等都要花費時間。採用30:2的按壓通氣比開始CPR能使首次按壓延遲的時間縮短。有兩種方法可以開放氣道提供人工呼吸:仰頭抬頦法和推舉下頜法。後者僅在懷疑頭部或頸部損傷時使用,因為此法可以減少頸部和脊椎的移動。遵循以下步驟實施仰頭抬頦:將一隻手置於患者的前額,然後用手掌推動,使其頭部後仰;將另一隻手的手指置於頦骨附近的下頜下方;提起下頜,使頦骨上抬。注意在開放氣道同時應該用手指挖出病人口中異物或嘔吐物,有假牙者應取出假牙。
6、人工呼吸(breathing,B):給予人工呼吸前,正常吸氣即可,無需深吸氣;所有人工呼吸(無論是口對口、口對面罩、球囊-面罩或球囊對高級氣道)均應該持續吹氣1秒以上,保證有足夠量的氣體進入並使胸廓起伏;如第一次人工呼吸未能使胸廓起伏,可再次用仰頭抬頦法開放氣道,給予第二次通氣;過度通氣(多次吹氣或吹入氣量過大)可能有害,應避免。
實施口對口人工呼吸是藉助急救者吹氣的力量,使氣體被動吹入肺泡,通過肺的間歇性膨脹,以達到維持肺泡通氣和氧合作用,從而減輕組織缺氧和二氧化碳瀦留。方法為:將受害者仰卧置於穩定的硬板上,托住頸部並使頭後仰,用手指清潔其口腔,以解除氣道異物,急救者以右手拇指和食指捏緊病人的鼻孔,用自己的雙唇把病人的口完全包繞,然後吹氣1秒以上,使胸廓擴張;吹氣畢,施救者鬆開捏鼻孔的手,讓病人的胸廓及肺依靠其彈性自主回縮呼氣,同時均勻吸氣,以上步驟再重複一次。對嬰兒及年幼兒童復甦,可將嬰兒的頭部稍後仰,把口唇封住患者的嘴和鼻子,輕微吹氣入患者肺部。如患者面部受傷則可妨礙進行口對口人工呼吸,可進行口對鼻通氣。深呼吸一次並將嘴封住患者的鼻子,抬高患者的下巴並封住口唇,對患者的鼻子深吹一口氣,移開救護者的嘴並用手將受傷者的嘴敞開,這樣氣體可以出來。在建立了高級氣道后,每6-8秒進行一次通氣,而不必在兩次按壓間才同步進行(即呼吸頻率8-10次/min)。在通氣時不需要停止胸外按壓。
7、AED除顫:室顫是成人心臟驟停的最初發生的較為常見而且是較容易治療的心律。對於VF患者,如果能在意識喪失的3-5min內立即實施CPR及除顫,存活率是最高的。對於院外心臟驟停患者或在監護心律的住院患者,迅速除顫是治療短時間VF的好方法。除顫會在下文作進一步闡述。
進一步生命支持(advancedlifesupport,ALS)又稱二期復甦或高級生命維護,主要是在BLS基礎上應用器械和藥物,建立和維持有效的通氣和循環,識別及控制心律失常,直流電非同步除顫,建立有效的靜脈通道及治療原發疾病。ALS應儘可能早開始。
氣道控制
(1)氣管內插管:如有條件,應儘早作氣管內插管,因氣管內插管是進行人工通氣的最好辦法,它能保持呼吸道通暢,減少氣道阻力,便於清除呼吸道分泌物,減少解剖死腔,保證有效通氣量,為輸氧、加壓人工通氣、氣管內給葯等提供有利條件。當傳統氣管內插管因各種原因發生困難時,可使用食管氣管聯合插管實施盲插,以緊急給病人供氧。
(3)氣管切開:通過氣管切開,可保持較長期的呼吸道通暢,防止或迅速解除氣道梗阻,清除氣道分泌物,減少氣道阻力和解剖無效腔,增加有效通氣量,也便於吸痰、加壓給氧及氣管內滴葯等,氣管切開常用於口面頸部創傷而不能行氣管內插管者。
呼吸支持
及時建立人工氣道和呼吸支持至關重要,為了提高動脈血氧分壓,開始一般主張吸入純氧。吸氧可通過各種面罩及各種人工氣道,以氣管內插管及機械通氣(呼吸機)最為有效。簡易呼吸器是最簡單的一種人工機械通氣方式,它是由一個橡皮囊、三通閥門、連接管和面罩組成。在橡皮囊後面有一單向閥門,可保證橡皮囊舒張時空氣能單向進入;其側方有一氧氣入口,可自此輸氧10~15L/min,徒手擠壓橡皮囊,保持適當的頻率、深度和時間,可使吸入氣的氧濃度增至60%~80%。
復甦用藥
復甦用藥的目的在於增加腦、心等重要器官的血液灌注,糾正酸中毒和提高室顫閾值或心肌張力,以有利於除顫。復甦用藥途經以靜脈給葯為首選,其次是氣管滴入法。氣管滴入的常用藥物有腎上腺素、利多卡因、阿托品、納洛酮及安定等。一般以常規劑量溶於5~10ml注射用水滴入,但藥物可被氣管內分泌物稀釋或因吸收不良而需加大劑量,通常為靜脈給藥量的2~4倍。心內注射給葯目前不主張應用,因操作不當可造成心肌或冠狀動脈撕裂、心包積血、血胸或氣胸等,如將腎上腺素等藥物注入心肌內,可導致頑固性室顫,且用藥時要中斷心臟按壓和人工呼吸,故不宜作為常規途經。復甦常用藥物如下:
(1)腎上腺素:腎上腺素通過α受體興奮作用使外周血管收縮(冠狀動脈和腦血管除外),有利於提高主動脈舒張壓,增加冠脈灌注和心、腦血流量;其β-腎上腺素能效應尚存爭議,因為它可能增加心肌做功和減少心內膜下心肌的灌注。對心搏驟停無論何種類型,腎上腺素常用劑量為每次1mg靜脈注射,必要時每隔3-5min重複1次。近年來有人主張應用大劑量,認為大劑量對自主循環恢復有利,但新近研究表明大劑量腎上腺素對心搏驟停出院存活率並無改善,且可出現如心肌抑制損害等復甦后併發症。故復甦時腎上腺素理想用藥量尚需進一步研究證實。如果IV/IO通道延誤或無法建立,腎上腺素可氣管內給葯,每次2-2.5mg。2010國際心肺復甦指南推薦也可以用一個劑量的血管加壓素40UIV/IO替代第一或第二次劑量的腎上腺素。
(2)抗心律失常藥物:嚴重心律失常是導致心臟驟停甚至猝死的主要原因之一,藥物治療是控制心律失常的重要手段。2010年國際心肺復甦指南建議:對高度阻滯應迅速準備經皮起搏。在等待起搏時給予阿托品0.5mg,IV。阿托品的劑量可重複直至總量達3mg。如阿托品無效,就開始起搏。在等待起搏器或起搏無效時,可以考慮輸注腎上腺素(2-10μg/min)或多巴胺,(2-10μg/kg.min)。胺碘酮可在室顫和無脈性室速對CPR、除顫、血管升壓葯無反應時應用。首次劑量300mg靜脈/骨內注射,可追加一劑150mg。利多卡因可考慮作為胺碘酮的替代藥物(未定級)。首次劑量為1-1.5mg/kg,如果室顫和無脈性室速持續存在,間隔5-10min重複給予0.5-0.75mg/kg靜推,總劑量3mg/kg。鎂劑靜推可有效終止尖端扭轉型室速,1-2g硫酸鎂,用5%GS10ml稀釋5-20min內靜脈推入。
心臟電擊除顫
電擊除顫是終止心室顫動的最有效方法,應早期除顫。有研究表明,絕大部分心搏驟停是由心室顫動所致,75%發生在院外,20%的人沒有任何先兆,而除顫每延遲1分鐘,搶救成功的可能性就下降7%~10%。除顫波形包括單相波和雙相波兩類,不同的波形對能量的需求有所不同。成人發生室顫和無脈性室速,應給予單向波除顫器能量360焦耳一次除顫,雙向波除顫器120~200焦耳。如對除顫器不熟悉,推薦用200焦耳作為除顫能量。雙相波形電除顫:早期臨床試驗表明,使用150~200J即可有效終止院前發生的室顫。低能量的雙相波有效,而且終止室顫的效果與高能量單相波除顫相似或更有效。兒童第1次2J/kg,以後按4J/kg計算。電除顫后,一般需要20~30s才能恢復正常竇性節律,因此電擊后仍應立刻繼續進行CPR,直至能觸及頸動脈搏動為止。持續CPR、糾正缺氧和酸中毒、靜脈注射腎上腺素(可連續使用)可提高除顫成功率。
電擊除顫的操作步驟為:
①電極板塗以導電糊或墊上鹽水紗布;
②接通電源,確定非同步相放電,室顫不需麻醉;
③選擇能量水平及充電;
④按要求正確放置電極板,一塊放在胸骨右緣第2~3肋間(心底部),另一塊放在左腋前線第5~6肋間(心尖部);
⑤經再次核對監測心律,明確所有人員均未接觸病人(或病床)后,按壓放電電鈕;⑥電擊后即進行心電監測與記錄。
目前已出現電腦語音提示指導操作的自動體外除顫器(automaticexternaldefibrillator,AED),大大方便了非專業急救醫務人員的操作,為搶救爭取了寶貴的時間。AED使復甦成功率提高了2~3倍,非專業救護者30分鐘就可學會。AED適用於無反應、無呼吸和無循環體征(包括室上速、室速和室顫)的患者。公眾啟動除顫(PAD)要求受過訓練的急救人員(警察、消防員等),在5分鐘內使用就近預先準備的AED對心搏驟停患者實施電擊除顫,可使院前急救生存率明顯提高(49%)。
2010年新指南建議應用AED時,給予1次電擊后不要馬上檢查心跳或脈搏,而應該重新進行胸外按壓,循環評估應在實施5個周期CPR(約2分鐘)後進行。因為大部分除顫器可一次終止室顫,況且室顫終止后數分鐘內,心臟並不能有效泵血,立即實施CPR十分必要。
很多心臟停搏患者即使自主循環恢復以後腦功能也不能完全恢復,而約80%復甦成功的患者昏迷時間超過1小時。在入院患者中,神經功能轉歸良好率為本1%~18%,而其他或者死亡或者成為持續性植物狀態。研究表明各種藥物在腦復甦領域療效甚微,而亞低溫(32~35℃)對腦具有保護作用,且無明顯不良反應。對心臟停搏患者腦復甦的降溫技術有多種,如體表降溫的冰袋、冰毯、冰帽等,但降溫速度緩慢。快速注入大量(30mL/kg)冷卻(4℃)液體(如乳酸鹽溶液),能顯著降低核心溫度,但易出現病人輸注液體過量。最近出現一種血管內熱交換裝置,能快速降溫和維持病人低溫狀態,還能準確控制溫度。基於一些臨床試驗的結果,國際復甦學會提出:對於昏迷的成人院外VF性心臟驟停ROSC(restorationofspontaneouscirculation,自主循環恢復)患者應該降溫到32~34攝氏度,並維持12~24小時。對於任何心律失常所致的成人院內心臟驟停,或具有以下心律失常之一:無脈性點活動或心臟停搏所致的成人院外心臟驟停ROSC后昏迷患者,也要考慮人工低溫。ROSC后第一個48小時期間,對於心臟驟停復甦后的自發性輕度亞低溫(>32攝氏度)的昏迷患者不要開始復溫。
非專業急救者應持續CPR直至獲得AED和被EMS人員接替,或患者開始有活動,不應為了檢查循環或檢查反應有無恢復而隨意中止CPR。對於醫務人員應遵循下述心肺復甦有效指標和終止搶救的標準。
心肺復甦有效指標
(1)頸動脈搏動:按壓有效時,每按壓一次可觸摸到頸動脈一次搏動,若中止按壓搏動亦消失,則應繼續進行胸外按壓,如果停止按壓后脈搏仍然存在,說明病人心搏已恢復。
(2)面色(口唇):復甦有效時,面色由紫紺轉為紅潤,若變為灰白,則說明復甦無效。
(3)其他:復甦有效時,可出現自主呼吸,或瞳孔由大變小並有對光反射,甚至有眼球活動及四肢抽動。
終止搶救的標準
現場CPR應堅持不間斷地進行,不可輕易作出停止復甦的決定,如符合下列條件者,現場搶救人員方可考慮終止復甦:
(1)患者呼吸和循環已有效恢復。
(2)無心搏和自主呼吸,CPR在常溫下持續30min以上,EMS人員到場確定患者已死亡。
(3)有EMS人員接手承擔復甦或其他人員接替搶救。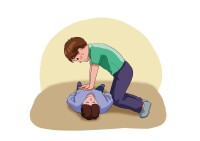

胸外按壓術