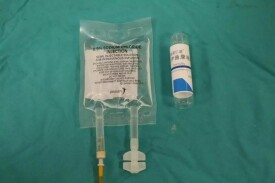
伊曲康唑注射液
注射液之一
伊曲康唑注射液,適應症為本品可用於疑為真菌感染的中性粒細胞減少伴發熱患者的經驗性治療。本品也可用於治療以下系統性真菌感染疾病:·麴黴病;·念珠菌病;·隱球菌病(包括隱球菌性腦膜炎):對於免疫受損的隱球菌病患者及所有中樞神經系統隱球病患者,只有在一線藥物不適用或無效時,方可適用本品治療;·組織胞漿菌病。在治療前應採集真菌標本和進行其他相關的實驗室檢查(濕塗片、組織病理學、血清學)以分離和鑒別病原微生物。治療可在培養和其他實驗室檢查得出結果前進行;一旦得出有意義的檢查結果,抗真菌治療應進行相應的調整。
伊曲康唑輸液(5類)2001年,在小水針研製的基礎上,我們研製了伊曲康唑輸液。伊曲康唑抗真菌譜廣,能有效地干擾真菌細胞色素P450的14-ct去甲基化,抑制麥角甾醇的形成,對淺部和深部真菌感染均具有較強的作用。在治療較嚴重的系統性真菌感染時,持續穩定血葯濃度是至關重要的。在一項臨床研究中,32名晚期HIV感染患者,首先靜脈輸注伊曲康唑400mg/d×2天、繼以200mg/d×5天,伊曲康唑和羥基伊曲康唑分別於第3天和第6天達到穩態血漿濃度。靜脈給葯結束時,二者的平均谷濃度分別為906和1690ng/ml,高於伊曲康唑最小抑菌濃度。隨後給予伊曲康唑口服液200mg,每日2次,谷濃度能夠維持或升高。其它一些臨床經驗也表明,對於血液系統惡性腫瘤或ICU患者,靜脈輸注伊曲康唑能夠使其在2~3天內獲得高而穩定的血葯濃度,隨後給予口服治療可以使藥物濃度保持在較高水平。這些葯代動力學特性對治療嚴重感染是非常有利的。伊曲康唑注射液適用於治療以下系統性真菌疾病:麴黴病、念珠菌病、隱球菌病(包括隱球菌性腦膜炎)和組織胞漿菌病。伊曲康唑及其主要代謝物羥基伊曲康唑是CYP3A4的抑製劑。因此,它們有可能減少經CYP3A4代謝的藥物的消除,導致後者血漿濃度升高,從而增加其藥理作用(包括副作用)。二者合用時,應考慮到這一點,如條件允許,可對合用藥物的血葯濃度進行監測,必要時調整劑量。同時,其它藥物也可影響伊曲康唑的代謝。如酶誘導劑(如利福平、異煙肼、苯妥英等)可明顯增加伊曲康唑的代謝,甚至使它失效;而CYP3A4抑製劑(如利托那韋、紅黴素等)可以增加伊曲康唑的血漿濃度。目前國內尚無廠家生產,2001年,我國已批准進口美國產伊曲康唑注射液,規格有一種:25ml:250mg,進口藥品註冊證號X20010392。考慮到原劑型在貯存上的不便及給葯前仍需稀釋,增加了污染的機會。我方已獨家克服技術上難題,將其劑型改為輸液,按《藥品註冊管理辦法》(試行2002.11)為5類“改變國內已上市銷售藥品的劑型,但不改變給葯途徑的製劑伊曲康唑
伊曲康唑注射液適用於治療以下系統性真菌疾病:麴黴病、念珠菌病、隱球菌病(包括隱球菌性腦膜炎)和組織胞漿菌病。
使用伊曲康唑注射液所報道的副作用與伊曲康唑膠囊所報道的相似。
下面為使用伊曲康唑100mg膠囊所報道的副作用:
有個別報道發生過周圍神經病和Steven-Johnson綜合征。
亦有嘔吐和腹瀉的報道。
-禁用於已知對伊曲康唑及輔料過敏的病人。
-禁用於不能注射氯化鈉注射液的病人。
-羥丙基-â-環糊精是通過腎小球濾過來排出。因此當腎功能損傷的病人肌酐清除率<30ml/min時,不得使用伊曲康唑注射液。
1.在服用伊曲康唑的患者中罕有發生充血性心力衰竭的報告,未發現二者具有確定的因果關係。即使如此,伊曲康唑在用於患有充血性心力衰竭或有充血性心力衰竭病史的患者時,應權衡利弊使用。對個體的利弊評估應考慮到的因素有適應症的嚴重程度、給藥方式和充血性心力衰竭的個體危險因素。這些危險因素包括心臟疾病,如缺血性或瓣膜性心臟病;嚴重的肺部疾病,如慢性阻塞性肺病;腎功能衰竭和其它水腫性疾病。醫生對有充血性心力衰竭危險因素的患者,應謹慎用藥,並在治療中監測其充血性心力衰竭的體征和癥狀。
如果在治療中出現這些體征和癥狀,則應停止伊曲康唑的治療。
2.鈣通道阻滯劑具有負性肌力作用,從而會加強伊曲康唑的這一潛在作用。伊曲康唑又可抑制鈣通道阻滯劑的代謝,所以合併使用伊曲康唑和鈣通道阻滯劑時需加註意。
3.伊曲康唑有發生具有重要臨床意義的藥物間相互作用的可能性。(見【藥物相互作用】)
4.當病人出現可能與肝炎有關的癥狀如厭食、噁心、嘔吐、疲倦、腹痛和尿色加深時,建議立即檢查肝功。如果有異常,應立即停葯。在那些有肝酶高、活動性肝病或有過其他藥物引起的肝損害的病人,除非用藥好處大於潛在危險時,不建議使用。在這種病人,必須監測肝酶。
6.腎損害:靜脈給葯時,HP-â-CD通過腎小球濾過清除。因此當腎損害的病人肌酐清除率<30ml/min時,不得使用伊曲康唑注射液。
7.如果發生可能與伊曲康唑注射液有關的神經病變時,應當停葯。
8.尚無伊曲康唑與其他唑類藥物交叉過敏的資料。但是對其他唑類藥物過敏的病人使用伊曲康唑注射液時應慎重。
9.伊曲康唑注射液只能用隨包裝提供的50ml0.9%氯化鈉注射液稀釋。
孕婦及哺乳期婦女用藥
–僅有很少量的伊曲康唑分泌到人乳中。因此哺乳婦女使用斯皮仁諾時應權衡利弊,除非其潛在的益處大於用藥可能產生對哺乳的危害時才可使用伊曲康唑。有疑慮時,患者應停止哺乳。
兒童用藥
–因為尚無伊曲康唑注射液用於兒童的臨床資料,所以除非用藥益處大於潛在危險時,不得用於兒童。
老人用藥
–因為伊曲康唑注射液用於老年人的臨床資料有限,所以除非用藥益處大於潛在危險時,不建議用於老年人。
藥物相互作用
1.對伊曲康唑的代謝有影響的藥物–酶誘導藥物如利福平、利福布丁、卡馬西平、異煙肼和苯妥英都可以明顯降低伊曲康唑的代謝。–因為伊曲康唑主要通過CYP3A4代謝,所以該酶的抑製劑可以增加伊曲康唑的生物利用度。例如:利托那韋、茚地那韋、紅黴素和克拉黴素。2.伊曲康唑對其它藥物代謝的影響2.1.伊曲康唑可以抑制通過細胞色素3A家族代謝的藥物,這樣就可以增加和/或延長它們的作用,包括副作用。停用伊曲康唑治療后,血漿伊曲康唑濃度逐漸下降,其下降速度取決於用藥量和用藥時間(見【葯代動力學】)。當考慮伊曲康唑對同服藥物有抑制作用時,應考慮此特點。舉例如下:在使用伊曲康唑注射液治療期間不應使用的藥物:特非那定、阿司咪唑、咪唑斯汀、西沙必利、三唑侖、口服咪達唑侖、奎尼丁、匹莫齊特、經CYP3A4代謝的HMG-CoA還原酶抑製劑如洛伐他汀或辛伐他汀。在使用伊曲康唑注射液治療期間需監測血漿濃度、藥物作用及副作用的藥物,當與伊曲康唑合用時,必要時應當減量。-口服抗凝劑-抗HIV蛋白酶抑製劑如:利托那韋、茚地那韋和沙奎那韋-某些抗腫瘤葯如:長春花鹼、白消安、多烯紫杉醇和三甲曲沙-經CYP3A4代謝的鈣離子通道阻斷劑如:二氫吡啶和維拉帕米-某些免疫抑製劑如:環孢菌素、他克莫司和雷帕黴素-其它:地高辛、卡馬西平、丁螺環酮、阿芬太尼、阿普唑侖、咪達唑侖靜脈注射液、利福布丁和甲基強地松2.2沒有觀察到伊曲康唑與齊多夫定(AZT)和氟伐他汀之間的相互作用。沒有觀察到伊曲康唑與炔雌醇和炔諾酮的代謝之間的相互作用。3.對蛋白結合的影響體外實驗顯示在蛋白結合方面,伊曲康唑和丙米嗪、普萘洛爾、安定、西咪替丁、吲哚美辛、甲苯磺丁脲和磺胺甲二唑之間無相互作用
藥物過量
規格
25ml:250mg
包裝
1瓶/盒使用介紹應使用50ml0.9%氯化鈉注射液稀釋25ml伊曲康唑注射液,否則,伊曲康唑可能會產生沉澱。必須將安瓿中的25ml伊曲康唑注射液全部注入到0.9%氯化鈉注射液靜脈滴注袋中,後者專用於伊曲康唑注射液稀釋用。不得使用其它袋子。使用附帶的伊曲康唑注射液延長管。伊曲康唑注射液不得與其它藥物或液體同時使用。伊曲康唑注射液應按下圖所示使用:打開安瓿:-如下圖所示掰開安瓿:沖洗:-首先通過兩向用5到10毫升0.9%氯化鈉注射液沖洗延長管。混合伊曲康唑注射液和0.9%氯化鈉注射液:-所有成分都應達到室溫。-只使用提供的輸液袋進行混合。快速將全部25ml伊曲康唑注射液一次加入到輸液袋中。-待所有的伊曲康唑注射液加入袋中后,輕輕搖動輸液袋以混勻。該混合液應立即使用,並且避免陽光直接照射:見【有效期】和【貯藏】。靜滴:-此時的輸液袋中應包含25ml伊曲康唑注射液和50ml0.9%氯化鈉注射液。-將一根輸液管連接到延長管的兩向活塞上。-將滴速調節到1ml/分(大約25滴/分鐘)。-在大約一小時的時間裡將60ml溶液滴入患者體內。-滴入60ml后停止靜滴。-標明已經滴入200mg伊曲康唑。沖洗:-靜滴后應對留置針中的靜脈導管進行一次完全的沖洗,以避免殘留的伊曲康唑和以後可能用這根導管來輸注的其它藥物之間發生反應。– 沖洗過程應進行30秒到15分鐘。通過兩向活塞用15-20毫升0.9%氯化鈉注射液沖洗0.2ìm管內過濾器前的延長管。去掉延長管和輸液管。用完后扔掉整套輸液裝置,不得進行再消毒或再利用。-為避免沉澱請勿在同一個袋子或伊曲康唑輸液管中同時輸注其它藥物-靜滴后通過沖洗留置針或換用多通道留置針的另外一個通道,之後可以輸注其它藥物1.0.9%氯化鈉注射液2.伊曲康唑注射液3.兩向活塞4.延長管
生產企業
比利時楊森製藥公司
治療系統性真菌感染的新選擇
伊曲康唑(Itraconazole)是三唑類抗真菌葯,具有廣譜活性和良好的耐受性。其膠囊劑已在臨床應用多年,在治療淺表和皮下真菌感染中具有出色的療效。最近的研究表明伊曲康唑膠囊對於預防系統性真菌感染也很有效,尤其是對中性粒細胞長期顯著減少的患者。但是膠囊劑的吸收不穩定限制了它的應用。為了給難以吞咽(如患有粘膜炎)的重症患者及患有侵襲性感染、需儘快達到最低穩態藥物谷濃度的患者提供治療,美國雅培製藥有限公司以羥丙基-B-環糊精(HP-B-CD)為增溶劑,開發了伊曲康唑注射液(SPORANOX,斯皮仁諾)。該產品於1999年3月30日獲美國FDA批准。
葯代動力學
單劑量靜脈輸注200mg伊曲康唑后,其表觀分佈容積為796±185L,血漿蛋白結合率為99.8%。伊曲康唑主要經細胞色素P4503A4代謝,主要代謝產物為有藥理活性的羥基伊曲康唑。伊曲康唑的糞便排泄占給藥量的3%~1.8%,母體藥物的腎排泄不到0.03%,約40%劑量以無活性代謝物的形式經尿排泄。伊曲康唑的平均穩態t1/2為35.4±29.4h,血漿清除率為312/min。伊曲康唑的消除不完全是線性的:在劑量為50到200mg時,劑量每增加1倍,伊曲康唑的血漿清除率下降20%~30%。
在治療較嚴重的系統性真菌感染時,持續穩定的血葯濃度是至關重要的。在一項臨床研究中,32名晚期HIV感染患者,首先靜脈輸注伊曲康唑400mg/d*2天、繼以200mg/d*5天,伊曲康唑和羥基伊曲康唑分別於第3天和第6天達到穩態血漿濃度。靜脈給葯結束時,二者的平均谷濃度分別為906和1690ng/ml,高於伊曲康唑最小抑菌濃度。隨後給予伊曲康唑口服液200mg,每日2次,谷濃度能夠維持或升高。其它一些臨床經驗也表明,對於血液系統惡性腫瘤或ICU患者,靜脈輸注伊曲康唑能夠使其在2~3天內獲得高而穩定的血葯濃度,隨後給予口服治療可以使藥物濃度保持在較高水平。這些葯代動力學特性對治療嚴重感染是非常有利的。
特殊人群
腎功能不全:伊曲康唑在輕中度腎功能不全患者的血漿濃度與在健康受試者的相近。重度腎功能受損(CIcr<30ml/min)患者單次靜脈輸注伊曲康唑200mg時,增溶劑HP-B-CD的清除率下降了6倍。因此肌酐清除率低於30ml/min的患者不得使用伊曲康唑注射液。
臨床應用
伊曲康唑注射液適用於治療以下系統性真菌疾病:麴黴病、念珠菌病、隱球菌病(包括隱球菌性腦膜炎)和組織胞漿菌病。用法為第1-2天每日2次,每次200mg,靜滴1小時;從第3天起,每日1次,每次200mg,靜滴1小時。靜脈用藥超過14天的安全性尚不清楚。
一項開放的國際多中心試驗採用伊曲康唑靜脈輸注/口服序貫治療侵襲性肺麴黴病。31名血液系統惡性腫瘤、慢性肉芽腫病或艾滋病患者進入了試驗。在試驗頭2天,患者每12小時靜脈輸注伊曲康唑200mg,每次歷時6090min。隨後12天每日1次靜脈輸注伊曲康唑200mg。第3~14周,患者每日2次口服伊曲康唑膠囊,每次200mg。在試驗第7天、靜脈輸注治療結束時(第14天)、第8周及口服治療結束時(第14周),進行療效評估。採用意向治療分析法(ITT),主要終點為靜脈輸注治療結束時及隨診結束時的總體有效率(具有完全或部分療效的患者數目佔ITT人群的比例。由於侵襲性麴黴病在不進行抗真菌治療、粒細胞減少不得到緩解的情況下始終呈進行性發展,因此將病情穩定也視為治療的積極作用。次要療效評估指標為起效的中位時間及前鼻孔和痰液的真菌培養結果。
在靜脈給葯治療結束時(第14天),10名(32.2%)患者對伊曲康唑治療獲得了完全或部分療效;口服膠囊治療結束時,12名(38.7%)患者顯示完全(n=3)或部分(n=9)療效。在研究終點,15名(48%)患者有完全(n=8)或部分(n=7)療效。總體看來,31名患者中有18名(58%)在治療過程中的某個時間點有完全或部分療效。中位起效時間為55天(95%CI,14~57)。若將病情穩定也視為治療的積極作用,那麼在靜脈給葯治療、口服治療和研究終點的成功率分別為67.7%,45.2%和68%。此外,87%的患者在研究過程中的某個時間點獲得了完全或部分療效,或病情保持穩定。
14名患者進行了真菌培養,在基線時,發現19份陽性標本,而到第8周,只有5份標本顯示陽性。
兩性黴素B是目前中性粒細胞減少癌症患者發生抗生素治療無效的持續發熱的標準經驗性抗真菌治療藥物。但在靜脈輸注兩性黴素B的過程中經常出現劑量限制性的代謝性毒性。為了比較伊曲康唑與兩性黴素B作為經驗性抗真菌療法的療效和安全性,BoogaersM等在最近的一項國際多中心隨機對照臨床研究中,入選了384例出現不明原因持續發熱(抗生素無效)的粒細胞減少血液系統惡性腫瘤患者。伊曲康唑的給藥方法為先靜脈給400mg/d,2天後改為200mg/d,12天後改為口服液400mg/d,連續14天;兩性黴素B的給藥方法為0.7~1.0mg /d,連續給葯28天。
結果,伊曲康唑和兩性黴素B的中位療程分別為8.5天和7天,中位退熱時間分別為7天和6天。對360名患者的資料進行的意向治療療效分析顯示,伊曲康唑和兩性黴素B的有效率分別為47%和38%(p=0.055。兩組患者的不良事件發生率相近:伊曲康唑為90%,兩性黴素B為94%。這些不良事件在上述疾病是可以預料的。然而,在藥物相關的不良反應發生率方面,伊曲康唑治療組低於兩性黴素B組(54%P<0.001),而且因毒性反應而退出試驗的比率也顯著低於兩性黴素B組(19%VS.38%,P<0.001)。兩性黴素B組患者出現腎毒性的人更多(P<0.001)。兩個治療組的突破性真菌感染髮生率(兩組各有5人)及死亡率(伊曲康唑組19人死亡,兩性黴素B組25人死亡)相近。研究者認為,伊曲康唑用於經驗性治療癌症患者粒細胞減少的療效至少與兩性黴素B相等,而毒性顯著降低。
現有臨床試驗表明,伊曲康唑注射液能夠使系統性真菌感染患者迅速獲得高而穩定的血漿藥物濃度。當與口服劑型配合使用時,其對侵襲性肺麴黴病的有效率達到了48%;對粒細胞減少癌症患者持續發熱的療效至少與兩性黴素B相同。而其不良反應發生率及嚴重程度與伊曲康唑口服液相似,優於兩性黴素B注射液。但是,必須指出的是,目前還缺乏充分的伊曲康唑與氟康唑、酮康唑和兩性黴素B的比較性試驗,因此還不能確定伊曲康唑在各種系統性黴菌病(包括麴黴病、組織胞漿菌病、球孢子菌病和芽生菌病)的治療學地位。一般來說兩性黴素B仍然是嚴重感染的首選藥物。伊曲康唑注射液廣譜安全的特性為臨床上中重度的系統真菌感染患者、無法吞咽的重症患者以及需儘快達到穩態藥物谷濃度的侵襲性感染患者提供了一種新的有效治療途徑。
相關文章一
患者,女,41歲。因患右手無名指甲癬多年,先後外用克霉唑、腳癬一次凈、帕特藥盒、達克寧霜等治療,但均未顯效,故來該院就診。患者既往無任何傳染病史及葯敏史。體檢時發現有膽結石,查體各系統正常,血、尿常規,肝、腎功能均正常。肝、膽、脾、腎彩超提示,膽囊內有1.5厘米×1.0厘米,1.0厘米×1.0厘米結石兩粒。經確診為真菌所致甲癬、膽石症。口服伊曲康唑膠囊治療,採取間歇衝擊療法,即首日300毫克頓服,后改為每日200毫克於餐后立即服用,連服7天,停葯21天為1個療程。連續治療3個療程后,患者複診時發現甲癬有所好轉,但有噁心、泛酸、口苦、頭髮脫落等癥狀。查肝功能,轉氨酶處於正常上限,其餘正常。即停葯1個月。1個月後患者體檢時發現肝囊腫,又入院複查。肝功能正常,但彩超提示,肝內可見1個直徑約為1.1厘米的囊腫。追問患者用藥史,患者自述在服用伊曲康唑期間,曾因感冒服用過抗病毒沖劑、雙黃連口服液;因膽結石服用過多酶片、消炎利膽片。繼續停葯兩個月,查肝功正常,彩超提示囊腫大小不變。繼續按上述方案口服伊曲康唑膠囊3個療程,患者甲癬痊癒,但噁心、泛酸、脫髮癥狀加重。查血、尿常規,肝、腎功能,均基本正常。而彩超提示,肝囊腫有所增大,直徑達1.3厘米。立即停葯,3個月及半年後複查,肝囊腫大小無變化。停葯1年後複查,肝囊腫有縮小趨勢。兩年後肝囊腫消失。
報告者認為,患者既往無肝炎等病史,無肝病家族史,在排除其他藥物致肝囊腫的基礎上,考慮為伊曲康唑所致。在繼續應用伊曲康唑時肝囊腫有增大趨勢,但停葯兩年後消失,因此可診斷為假性肝囊腫。其機制不明。提示臨床在應用該葯治療時應進行肝功能檢測,並注意B超檢查,以防假性肝囊腫的發
相關文章二
伊曲康唑是一種高效、廣譜、口服的三唑類抗真菌藥物,在中國上市10年來已經廣泛用於治療多種真菌感染性疾病。在其療效及安全性獲得肯定的同時,報告了大量關於伊曲康唑的治療方案。本文複習了10年來在國內主要皮膚科雜誌上公開發表的文獻,旨在通過對比這些結果得到更適合中國人群的治療方案,並對其大範圍應用后報告的安全性進行總結。
一、淺部真菌感染
1.體股癬:將不同作者報告的總計對2513例體股癬患者的4種伊曲康唑治療方案歸納於表1。張紅等比較了口服伊曲康唑200mg·d-1×7天(27例)和14天(13例)治療體股癬的差異,對4周后的結果進行分析,發現無統計學差異。但王增貴等的臨床試驗卻得出相反的結果,他們觀察到伊曲康唑長短療程在4周后的治癒率差異非常顯著,因而認為長療程可以提高療效。針對2513例體股癬的4種方案,我們比較了后3種方案與第1種方案的痊癒率與有效率,就痊癒率而言,200mg·d-1×14以及100mg·d-1×15的方案明顯優於200mg·d-1×7,而4種方案的有效率差別不大。
2513例患者中不良反應發生率為1.79%45例,主要表現為噁心、頭暈、胃部不適等癥狀,其中有1例ALT升高,1例出現肝區疼痛,1例出現皮疹,但所有患者均可堅持繼續治療,停葯后全部恢復正常。對比這四種方案的不良反應發生率,可以看出口服伊曲康唑100mg·d-1×15方案不良反應發生率較高,而400mg(分兩次)·d-1×7方案可能由於病例數較少而未見不良反應發生;比較兩種療效較好方案(200mg·d-1×14以及100mg·d-1×15)的不良反應發生率,結果無統計學差別。
綜合對比各種方案的痊癒率、有效率、不良反應發生率以及患者的依從性,可以認為口服伊曲康唑100mg·d-1×15是治療體股癬的最佳方案。
2.花斑癬:伊曲康唑治療花斑癬的報告計1886例患者,主要有5種治療方案(表2)。劉曉明等通過治療50例花斑癬患者觀察了口服伊曲康唑200mg·d-1×7日療法和14日療法療效的區別,結果顯示,7日療法臨床總有效率93.9%,14日療法總有效率為100%,兩者無顯著性差異。但是,王增貴等研究認為14日療法明顯優於7日療法。李錫儒等則觀察了口服伊曲康唑100mg·d-1×7、100mg·d-1×15、200mg·d-1×7治療花斑癬的療效,結果顯示,100mg·d-1×15和200
mg·d-1×7的方案效果明顯優於100mg·d-1×7,而100mg·d-1×15和200mg·d-1×7之間結果接近,因而認為,200mg·d-1×7的方案更簡便易行。
我們將后4種方案的痊癒率和有效率與200mg·d-1×7的方案進行分析,就痊癒率和有效率而言,前四種方案結果相近,都明顯優於100mg·d-1×7的方案。
1886例患者中共有87例患者出現不良反應(4.6%),主要表現與治療體股癬結果類似,所有患者均可堅持治療,停葯后均恢復。100mg·d-1×15和200
mg·d-1×72種方案不良反應發生率無顯著差別。
綜上,我們認為200mg·d-1×7是治療花斑癬的最佳方案。
mg·d-1×7(20例)和200mg·d-1×14(19例)治療角化型足癬的療效進行了比較,結果顯示兩種方案近期(2~4周)與遠期(8周)療效均相
我們將后3種方案的治癒率與有效率和口服伊曲康唑400mg·d-1×7進行比較,發現各組治療有效率接近,但是200mg·d-1×7組痊癒率較低。
所有患者中發生不良反應病例數為85例(4.2%),患者均能耐受,堅持治療,停葯后均恢復。
結合患者依從性、藥物有效性以及不良反應等綜合因素,治療手足癬首選的方案是口服伊曲康唑400mg·d-1×7。
4.糠秕孢子菌性毛囊炎:1999年陳志強等總結應用伊曲康唑治療糠秕孢子菌毛囊炎有4種方案,但近5年的報道卻集中在短療程方案上,即口服伊曲康唑200mg·d-1×7,按此方案治療了327例患者,76.5%(250例)痊癒,總有效率為97.6%(319例),不良反應發生率為8.0%(26例),患者均能耐受,停葯后均恢復正常。有3例患者複發。另外,44例患者使用400mg·d-1×7方案治療糠秕孢子菌毛囊炎,其痊癒率和有效率分別為81.8%36例和100%,與200mg·d-1×7方案相比無顯著性差別,但不良反應發生率較高(18.1%。部分試驗聯合外用治療,如酮康唑洗劑、聯苯苄唑乳膏等,可以提高療效。杜曉紅等對比了單用2%酮康唑洗劑與同時合用伊曲康唑200
mg·d-1×7和2%酮康唑洗劑治療糠秕孢子菌毛囊炎的療效,結果合用組的有效率明顯優於單用組;因此口服伊曲康唑200mg·d-1×7同時聯和外用藥物(如酮康唑)是治療糠秕孢子菌毛囊炎的首選方案。
5.頭癬:總結了國內服用伊曲康唑治療的頭癬患者共547例,其方案多為口服伊曲康唑200mg·d-1(成人及體重大於40kg患兒)或100mg·d-1(體重在20~40kg患兒)或5~7mg·d-1(體重小於20kg患兒),服用時間從7天到8周不等,最終痊癒率及有效率分別為86.3%472例、99.5%544例,不良反應發生率為7.5%41例,多為可耐受的胃腸反應,停葯后均可恢復。
膿癬:在服用伊曲康唑治療的140例患者中,最小的患兒僅4月大,培養感染菌為羊毛樣小孢子菌,伊曲康唑(合用硫磺軟膏以及百多邦外用)服用劑量同頭癬,但療程更長,多為2周到13周不等,其痊癒率與有效率為95.0%(133例)和100%,只有3例患者(2.1%)有輕微胃腸道反應,均可恢復。
6.甲真菌病虞瑞堯比較了每日口服伊曲康唑100mg(A組,10例)與每周口服200mg(B組,10例)治療指甲癬的療效:2組均全部治癒,平均治癒時間接近,但B組的用藥總量(2.96g9.51g)及不良反應發生率020%均好於A組。廖萬清等則比較了間歇衝擊療法(口服伊曲康唑200mg,每日2次,持續1周后停葯,第5周重複上述過程,指甲為2周期,計2月,趾甲為3周期,計3月)與連續療法(口服伊曲康唑100mg,每日1次,指甲連續2月,趾甲連續3月)治療甲真菌病的療效,結果無論指甲或趾甲的療效,間歇衝擊療法均優於連續療法。陳江漢等則比較了三種間歇衝擊療法(每日伊曲康唑劑量分別為400mg、300mg、200mg,方法同上)與連續療法(同上)治療甲真菌病的區別,結果治療3月後治癒率以每日伊曲康唑劑量為400mg者為最佳。
10年來大多數使用伊曲康唑治療甲真菌病的方案是400mg·d-1*72-3pulse的間歇衝擊療法,我們統計了報告的2845例甲真菌病患者,其中指甲真菌病1221例,趾甲真菌病1624例,其遠期療效(6月和9月)見表4,經統計分析,伊曲康唑間歇衝擊療法治療指甲真菌病的療效優於趾甲真菌病。共有165例(5.8%)患者發生不良反應,多集中於胃腸道不適,大多數均可耐受,但是有23例肝酶升高,脫髮5例,葯疹、心悸、乳房腫脹各2例,月經改變3例,面部血管神經性水腫、蕁麻疹、腎功能不全及白細胞下降各1例。
7.淺表念珠菌感染皮膚念珠菌感染:228例皮膚念珠菌感染患者服用伊曲康唑治療,共報道了5種方案(見表5)。將后4種方案的痊癒率與有效率與第1種方案用統計學方法比較后可知,各種方案的治癒率與有效率接近。228例患者中有4例1.8%患者發生不良反應,全部表現為胃腸不適,均可耐受,停葯后均恢復,比較200mg·d-1*3方案以及100mg·d-1*15方案與200mg·d-1*7方案不良反應發生率,結果無差異。綜上,可以認為200mg·d-1*3方案是治療皮膚念珠菌感染的最佳方案。
粘膜念珠菌感染
(1)口腔念珠菌病:胡敬富等比較了伊曲康唑與制黴菌素治療小兒口腔白念珠菌病的療效,19名患兒服用伊曲唑劑量分別為100mg(體重20~40kg)、200mg體重>40kg,5mg/kg/kg體重<20kg,療程1周,治療結束后伊曲康唑組的總有效率(89.47%)明顯高於制黴菌素組(57.69%),具統計學顯著性。
2)念珠菌性包皮龜頭炎:共有969例患者接受口服伊曲康唑的治療,主要為3種治療方案(見表6)。孫祥銀等通過治療93例包皮龜頭炎患者比較了伊曲康唑(200mg·d-1)3日、5日及7日組的療效,結果5日及7日組的治癒率均明顯高於3日組,7日組的總有效率明顯高於3日組,均有顯著差異,5日及7日組之間無論痊癒率還是總有效率均無顯著差異。綜上,可以認為200mg·d-1*5是治療念珠菌性包皮龜頭炎的最佳
(3)念珠菌性陰道炎:自從伊曲康唑在中國上市,特別是最近5年來,在念珠菌性陰道炎的治療中大範圍地應用了伊曲康唑,獲得了這方面豐富的臨床經驗,10年來報告的經伊曲康唑治療的念珠菌性陰道炎患者,共計5657例。
首先分析單用伊曲康唑治療的非複發性念珠菌性陰道炎4245例,主要臨床方案見表7。王望梅等比較了伊曲康唑(200mg·d-1)1日、2日、5日療法治療念珠菌性陰道炎的療效,結果5日療法明顯優於其它兩種方案。但是根據表7,更大範圍的研究顯示具有較高痊癒率及有效率的方案集中在400mg·d-1*(1~3),統計學處理后得到400mg·d-1×2和3的方案的痊癒率明顯優於單日療法,而2日療法與3日療法間無顯著差異,400mg·d-1×1(後續1,表7)痊癒率高於400mg·d-1×2方案,但有效率無差別,而且使用此方案的患者數較少(84),有待進一步觀察,其它方案的痊癒率及有效率都不優於400mg·d-1×2方案。
單用伊曲康唑共治療複發性念珠菌性陰道炎患者371例(表8),汪京霞等比較了2種方案(400mg·d-1×3和400mg·d-1×3+每月月經第1天服用200mg×6月)治療複發性念珠菌性陰道炎的療效,發現近期療效(1周)無差異,而連續用藥組的遠期療效(6月複發率)明顯好於前一組。江惟蘇等則認為特比奈芬與伊曲康唑續貫療法(特比奈芬250mg·d-1×3+伊曲康唑200mg·d-1×1)是一種高效的治療複發性念珠菌性陰道炎的方案。但表8中顯示400mg·d-1×2方案優於400mg·d-1×1方案,而與其它方案無顯著差異,200mg·d-1×2方案雖然療效等同,但其患者數較少,所以有待觀察。
綜上我們認為,治療初發性念珠菌性陰道炎的首選方案是口服伊曲康唑400mg·d-1×2;複發性念珠菌性陰道炎的最佳治療方案則是400mg·d-1×2,然後每月月經期加用伊曲康唑(200mg·d-1×3~5日),連續3~6月。根據上述結果,建議在服用伊曲康唑同時可以合用局部療法(如達克寧栓等)以增強治療念珠菌性陰道炎的療效。
二、深部真菌病
1.孢子絲菌病共治療了60例孢子絲菌病,治療方案大多為200mg·d-1,服藥1周到4周不等,療效滿意。有研究比較了伊曲康唑100mg·d-1與200mg·d-1以及200mg·d-1同時合用碘化鉀(10ml,每日3次)治療孢子絲菌病的療效,結果顯示,聯合用藥效果好於單一用藥,伊曲康唑100mg·d-1與200mg·d-1療效差別不大。吳維福等比較了口服伊曲康唑100mg·d-1和400mg/周治療孢子絲菌病的療效,結果顯示,400mg/周組服藥次數少,用藥劑量小即可達到治癒標準。
2.著色真菌病治療了9例著色真菌病患者,大多為卡氏枝孢霉感染,治療方案包括間歇衝擊療法1~3療程、200mg·d-1×3月+100mg·d-1×3月、200mg·d-1×6月、100mg·d-1×15月方案、400mg·d-1×7日+200mg·d-1×76日+200mg/2日×30日等,均獲良效。
3.白念珠菌引起的深部真菌病尿道炎:治療了294例患者,共有5種治療方案(表9)。顧文濤等比較了口服伊曲康唑200mg·d-1的5日療法(51例)和7日療法(58例)治療白念珠菌性尿道炎的療效,結果顯示,7日療法明顯優於5日療法,表9顯示400mg·d-1×3、200mg·d-1×7及400mg·d-1×7效果高於其它2組(P<0.01),但這3組之間無差異。結合考慮患者依從性,我們認為口服伊曲康唑400mg·d-1×3是治療白念珠菌性尿道炎首選。
三、不良反應
本文共統計了服用伊曲康唑的患者17545例,其中637例發生不良反應(3.6%),從各種治療方案的不良反應發生情況可以看出,不良反應的發生呈一定劑量相關性,如採用間歇衝擊療法的患者,不論是不良反應的發生率(5.8%)還是嚴重不良反應的發生情況都高於平均值(肝酶升高者23例,占所有肝酶升高患者76%),即累積總劑量高的患者不良反應發生率高。不良反應大多表現為可耐受並可恢復的胃腸不適,但是也應看到有少許肝臟不良反應的發生。
討論
伊曲康唑是一種親脂以及親角蛋白的高效廣譜抗真菌葯,在中國經過近10年的大範圍應用,其療效和安全性都得到了肯定。本文對其療效的評價基於不同方案的治癒率、有效率、不良反應發生率以及患者的依從性(價格,服藥方便性等)等方面綜合考慮,總結了一些伊曲康唑治療的最佳方案。另外,一些文獻還報道了許多少見真菌病經伊曲康唑治癒的病例,說明了其抗菌譜是現在任何其它抗真菌葯所不能相比的。我們希望在這些少見病的治療方面能夠看到臨床醫生的更多經驗,以期得出經統計學分析后的、安全高效的方案。
我們這裡提到的方案只是10年來伊曲康唑在中國應用經驗的總結,對其臨床應用提供一個參考。在臨床上治療真菌病時應具體問題具體分析,還需根據療效/成本比以及患者的經濟承受能力來決定治療方案,例如:對於面積小的體股癬,以局部外用藥為主;對於頭癬,一般首選灰黃黴素;對於花斑癬以及糠秕孢子菌性毛囊炎,酮康唑仍然可以作為目前的首選;至於孢子絲菌病的治療,資料提示可以首選伊曲康唑加碘化鉀聯合用藥以增加療效、減少不良反應;如果患者對碘化鉀過敏,則可服用伊曲康唑400mg/周,直至治癒。
伊曲康唑及其主要代謝產物均可影響人細胞色素P450酶3A4(CYP3A4),所以凡是作為CYP3A4底物的藥物在與伊曲康唑合用時都要密切監視,並儘可能避免合用。總之,10年來關於伊曲康唑藥物相互作用方面的臨床報道甚少,伊曲康唑在中國的應用安全有效。

伊曲康唑注射液